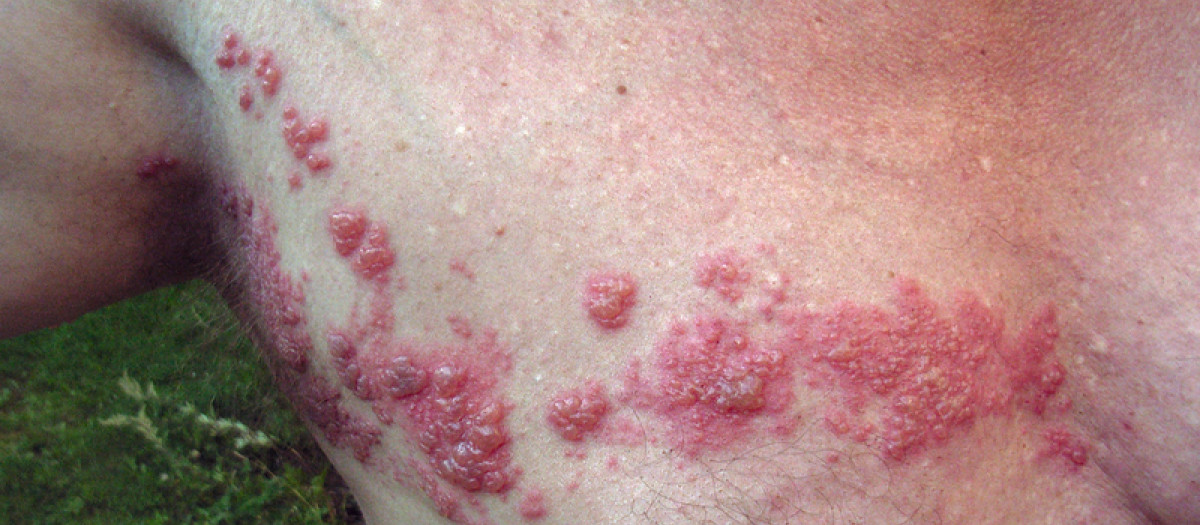
Herpes Zoster o culebrilla
Descubren la relación entre el herpes zóster y los accidentes cerebrovasculares
Las consecuencias del herpes pueden desencadenarse hasta un año después de superarlo
«El herpes zoster, causado por la reactivación del virus varicela zoster, aumenta el riesgo de accidente cerebrovascular hasta un año después de superarlo» Esta es la principal conclusión de la investigación del Campus Médico Anschutz de la Universidad de Colorado y publicado en la revista Journal of Infectious Diseases.
Los mecanismos subyacentes no están claros, sin embargo, el desarrollo de un accidente cerebrovascular distante del sitio del zoster (como por ejemplo torácico, lumbar o sacro) que puede ocurrir meses después de la resolución de la erupción apunta a un factor soluble inducido por el virus de larga duración que pueden desencadenar trombosis y/o vasculitis.
«La mayoría de las personas conocen el doloroso sarpullido asociado con el herpes zóster, pero es posible que no sepan que el riesgo de accidente cerebrovascular es elevado durante un año después de la infección», dijo el autor principal del estudio, Andrew Bubak , PhD, profesor asistente de investigación en el Departamento de Neurología de la la Facultad de Medicina de la Universidad de Colorado. «Lo que es más importante, la erupción a menudo se cura por completo y las personas se sienten normales pero, sin embargo, tienen un aumento significativo de riesgo de accidente cerebrovascular» explicó.

Día Mundial del Corazón
¿Estoy sufriendo un infarto? Estos son los síntomas que te pondrán en alerta
Así surge el herpes zoster
El herpes zoster (HZ) o culebrilla es causado por el virus varicela zoster, que causa la varicela. El virus permanece en las neuronas ganglionares y puede reactivarse causando un dolor insoportable. Pero los investigadores han descubierto que la culebrilla también puede aumentar el riesgo de accidente cerebrovascular, especialmente para las personas menores de 40 años, en las que normalmente no se recomienda la vacuna contra la culebrilla.
El riesgo es mayor en personas con erupciones en la cara, quizás debido a la proximidad al cerebro.
Para comprender mejor cómo funciona esto, Bubak y su equipo comenzaron a observar más de cerca los exosomas.
«Los exosomas transportan carga patógena que puede causar trombosis e inflamación lejos del sitio de la infección real», dijo Bubak. «Eso podría conducir en última instancia a un derrame cerebral en los pacientes» agregó.
Los investigadores recolectaron muestras de plasma de 13 pacientes con culebrilla y 10 sin ella. Las muestras se tomaron en el momento de la infección y en los seguimientos de 3 meses para un subconjunto de pacientes, y se extrajeron los exosomas del plasma.
Los investigadores encontraron exosomas protrombóticos, que podrían causar coágulos de sangre, en personas con la infección. También descubrieron exosomas proinflamatorios, que también presentan riesgos de accidente cerebrovascular, en el seguimiento de 3 meses.
Ayudar en la prevención
Bubak dijo que los hallazgos sugieren que en un subconjunto de personas con culebrilla, es posible que el virus no vuelva a la latencia o que los exosomas circulantes que inducen un estado protrombótico prolongado puedan persistir incluso después de que finaliza la terapia y desaparece la erupción. Dijo que usar agentes antivirales por más tiempo con la adición de agentes antiplaquetarios y antiinflamatorios podría ayudar.
Las iniciativas para aumentar la aceptación de la vacuna HZ para disminuir el riesgo de accidente cerebrovascular, particularmente en personas con factores de riesgo de accidente cerebrovascular preexistentes conocidos, también podrían ayudar, dijo Bubak. «Si estos hallazgos se confirman con un estudio longitudinal más grande, esto podría cambiar la práctica clínica» concluyó.





